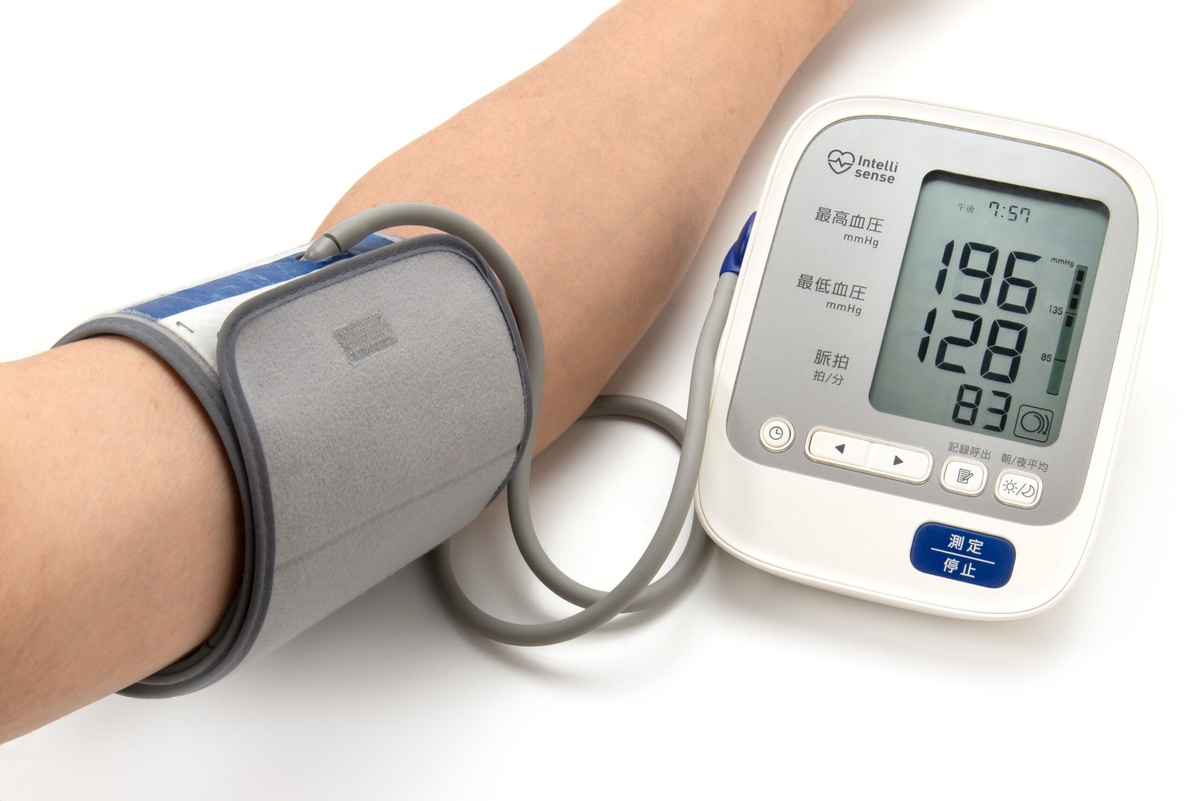
Odpowiadamy na pytanie: jak obniżyć ciśnienie krwi bez leków?
Obniżenie nadciśnienia tętniczego krwi nie zawsze musi się wiązać z przyjmowaniem leków. W wielu przypadkach wystarczy zmienić dietę i styl życia, by opanować problem. Ważna jest wytrwałość i silna wola – nie odkładajmy terapii „na później”. Jak obniżyć ciśnienie krwi bez leków? Zadbajmy o systematyczną aktywność fizyczną, pożegnajmy się z paleniem, nie nadużywajmy alkoholu. Nie zapominajmy o regularnych pomiarach ciśnienia tętniczego i wizytach kontrolnych – konsultujmy wszystkie plany z lekarzem i stosujmy się do jego zaleceń. Konsekwencja to klucz do zdrowia.
Dieta DASH – nadciśnienie pod kontrolą
Wyniki badań od wielu lat dowodzą, że dieta DASH (w połączeniu z większym spożyciem potasu) obniża ciśnienie tętnicze krwi. Jej nazwa pochodzi od słynnego badania z randomizacją, które oceniało wpływ modelu żywienia na wartości ciśnienia. Badani otrzymywali 4-5 niedużych posiłków dziennie, opartych na warzywach, owocach, produktach zbożowych; niektórych orzechach, podawano im ryby, chude (białe) mięso i odtłuszczone produkty mleczne. Bezsprzecznie udowodniono skuteczność diety, która dostarczała mniej tłuszczów nasyconych i cholesterolu; ograniczała spożycie tłustego, czerwonego mięsa i słodyczy (w tym słodzonych napojów).
W kolejnym badaniu (DASH-Sodium) wykazano, że wartości ciśnienia tętniczego spadają, gdy zmniejsza się spożycie soli kuchennej. Sód (zawarty w popularnej przyprawie) zaburza funkcję nerek i wpływa na reaktywność naczyń – zwiększa ich kurczliwość. Skurcz naczyń prowadzi do wzrostu ciśnienia tętniczego.
Prostacyklina natomiast (czyli hormon produkowany przez komórki śródbłonka) rozszerza naczynia krwionośne i działa ochronnie na tętnice. Korzystny wpływ na jej biosyntezę wywierają związki antyoksydacyjne, obecne w warzywach i owocach. Warto zatem sięgać po banany, jabłka, brokuły, pomidory i nasiona strączkowe. Białe pieczywo lepiej zastąpić pełnoziarnistym – z mąki z pełnego przemiału.
Wykazano związek między spożyciem soli kuchennej, wysokością ciśnienia tętniczego i ryzykiem powikłań sercowo-naczyniowych. Ograniczenie spożycia soli (chlorku sodu) ma szczególne znaczenie w przypadku osób „sodowrażliwych”, np. pacjentów w podeszłym wieku, z cukrzycą, zespołem metabolicznym, insulinoopornością i niewydolnością nerek.
Nie dosalajmy potraw. Posiłki przygotowujmy samodzielnie z naturalnych produktów. Sól z powodzeniem zastąpią zioła (świeże lub suszone), czosnek, ocet winny czy cytryna. Z jadłospisu powinny zniknąć produkty z wysoką zawartością sodu, jak konserwy, ogórki kiszone, kiszona kapusta, żywność typu fast food, wędzone mięsa.
Warto zwiększyć spożycie ryb (głównie morskich), włączyć do diety orzechy i migdały, które zawierają niezbędne kwasy tłuszczowe, magnez, potas i błonnik.

Owoce i warzywa w diecie na nadciśnienie
Należy spożywać 4-5 porcji warzyw i owoców dziennie (najlepiej do każdego posiłku). To dobre źródła błonnika, potasu i magnezu. Które z nich zawierają mało sodu? Na pewno bakłażan, zielony groszek, szczypiorek, szparagi, papryka, cukinia, dynia, papryka i sałata. Niedużo kłopotliwego pierwiastka znajduje się też w czarnych jagodach, mandarynkach, arbuzie, nektarynkach, poziomkach, truskawkach, agreście, czereśniach i grejpfrutach.
Czytaj także: Jagody acai: właściwości zdrowotne i działanie
Jadłospis powinien dostarczać prawidłowe ilości potasu, który reguluje ciśnienie tętnicze krwi. U osób z chorobami układu krążenia (w tym z nadciśnieniem tętniczym) obserwuje się niedobory tego minerału. Pacjenci z chorobami nerek przed modyfikacją diety powinni skonsultować się z lekarzem.
Gdzie szukać potasu? W białej fasoli, soczewicy, grochu, ciecierzycy, pestkach dyni, słonecznika, natce pietruszki, włoskich orzechach, pistacjach, nerkowcach, migdałach i kaszy gryczanej. Do dobrych źródeł warzywnych tego pierwiastka należą pomidory, ziemniaki, brokuły, buraki, seler i biała kapusta. W owocach awokado, jabłkach, morelach, figach, melonach.
Osoby, które powinny kontrolować stężenie cholesterolu we krwi, mogą włączyć do diety żywność funkcjonalną wzbogacaną w potas. Margaryna Optima Cardio Potas + dzięki zawartemu potasowi ułatwia wyrównywanie strat tego cennego pierwiastka, a więc wspiera utrzymanie prawidłowego ciśnienia krwi a dzięki zawartości naturalnych steroli roślinnych obniża poziom cholesterolu we krwi.
Znaczną rolę w profilaktyce chorób krążenia odgrywają kwasy tłuszczowe omega-3, które wpływają na zmniejszenie stężenia „złego” cholesterolu we krwi i trójglicerydów, wspierają pracę serca. To istotny składnik diety osób z nadciśnieniem tętniczym. Wyniki badań wskazują, że wielonienasycone kwasy tłuszczowe z grupy omega-3 obniżają skurczowe i rozkurczowe ciśnienie tętnicze krwi. Ich dobrym źródłem są głównie ryby morskie, owoce morza i niektóre oleje roślinne (rzepakowy, lniany), orzechy włoskie, siemię lniane, pestki dyni, nasiona chia, algi.
Na rynku dostępne są również produkty specjalnie wzbogacane w kwasy tłuszczowe typu Omega-3 (np. margaryny Optima Omega 3, Optima DHA).
Aktywność fizyczna – ćwicz i gub zbędne kilogramy
Istnieje ścisły związek między otyłością a nadciśnieniem tętniczym (im wyższa masa ciała, tym wyższe ciśnienie). Szczególnie niebezpieczna jest otyłość brzuszna (obwód talii ≥80 cm u kobiet i ≥94 cm u mężczyzn) – istotny czynnik ryzyka wielu schorzeń układu sercowo-naczyniowego (m.in. nadciśnienia tętniczego, choroby niedokrwiennej serca, niewydolności krążenia, udaru mózgu), a także cukrzycy, dyslipidemii, niektórych nowotworów złośliwych i chorób kostno-stawowych.
Spadek wagi wiąże się ze zmniejszeniem wartości ciśnienia tętniczego. Zadbajmy więc o odpowiedni, dopasowany do wieku i stanu zdrowia wysiłek fizyczny. Przed rozpoczęciem treningów należy skonsultować się z lekarzem.
Osoby, które dotąd prowadziły siedzący tryb życia, a także pacjenci z nieuregulowanym ciśnieniem tętniczym, nie mogą od razu „porywać” się na wyczerpujące ćwiczenia. Pamiętajmy, że pewne formy aktywności są niewskazane i przyczyniają do „skoków” ciśnienia tętniczego. Długie, codzienne spacery to zwykle dobry wybór na początek. Lekarz może zalecić też jogging, pływanie, jazdę na rowerze. Regularna aktywność fizyczna obniża ryzyko-sercowo-naczyniowe, pomaga unormować masę ciała i ciśnienie tętnicze.
Co poza tym? Należy unikać nadużywania alkoholu. Maksymalne dawki dobowe alkoholu przy nadciśnieniu tętniczym wynoszą 20-30 g dla mężczyzn i 10-20 g dla kobiet. Przy czym kieliszek wina (125 ml) zawiera 10 g czystego alkoholu.
Rzuć palenie!
Kiedy palimy, wzrasta ciśnienie tętnicze krwi i przyspiesza czynność serca. U podstaw tej reakcji leży pobudzenie nerwowego układu współczulnego.
Układ współczulny należy do najistotniejszych układów organizmu, które wpływają na krótkoterminową zmienność ciśnienia tętniczego. Niestety, odpowiada również za wysokość ciśnienia w dłuższych okresach. Jeśli jego nadmierne napięcie utrzymuje się, przyczynia się do przerostu lewej komory serca i niekorzystnej przebudowy ścian naczyń krwionośnych.
Wyniki badań wskazują że ciśnienie tętnicze u osób palących przyjmuje wyższe wartości w ciągu dnia. Nie udowodniono, że rzucenie palenia obniża ciśnienie, ale walka z nałogiem jest konieczna. Dlaczego? Ponieważ tytoń należy do kluczowych czynników ryzyka sercowo-naczyniowego. Zaprzestanie palenia jest jedną z najważniejszych zmian stylu życia, która zapobiega chorobom układu krążenia, zawałowi serca i udarowi mózgu.
W krajach rozwiniętych świadomość zagrożeń związanych z paleniem papierosów jest wysoka. Mimo to konsumpcja tytoniu wciąż zajmuje najwyższe pozycje na liście przyczyn chorób układu krążenia – przyczyn, których można uniknąć. Dlatego interwencja lekarza w tej sprawie powinna stać się rutyną – „zasada 5P” to zalecana, prosta i pełna metoda postępowania. Jej pierwszy punkt brzmi: „Pytaj, czy pacjent pali”. Z powodzeniem mogą stosować ją również bliscy osoby palącej. Pamiętajmy, że punktem wyjścia jest po prostu pytanie.
Jak jeszcze walczyć z nadciśnieniem?
Jeśli okaże się, że – prócz zmiany diety i stylu życia – konieczne są dodatkowe działania, nie obawiajmy się farmakoterapii. Istnieje szereg bardzo dobrze tolerowanych leków, o wysokiej skuteczności hipotensyjnej, które normalizują ciśnienie tętnicze i chronią przed rozwojem powikłań. Leków, w których odkrywaniu i udoskonalaniu tak znamienną rolę odegrali przecież polscy uczczeni.
Odkrycie prostacykliny przez prof. Gryglewskiego i Brytyjczyków zelektryzowało świat nauki i zapoczątkowało kaskadę kolejnych odkryć. Dziś prostacyklinę i jej stabilne analogi wykorzystuje się np. w leczeniu powikłań nadciśnienia tętniczego – zaawansowanej miażdżycy tętnic kończyn dolnych. Jednak w latach 70. w londyńskim laboratorium sukces wymykał się z rąk. Był ulotny w sensie dosłownym – prostacyklina rozpadała się po kilku sekundach. Brytyjczycy nazywali ją „Polish hormone”, który „jest i go nie ma”.
Prostacyklina to lipid, który powstaje w komórkach śródbłonka, silnie rozszerza naczynia krwionośne i zapobiega krzepnięciu krwi. W Wielkiej Brytanii nikt nie potrafił jej zsyntetyzować. Dokonał tego amerykański chemik, Joseph Fried, który jedyną próbkę substancji podarował zafascynowanym Polakom. Kilka dni później, na oddziale reanimacyjnym krakowskiej kliniki grupka zapaleńców – z Ryszardem Gryglewskim i Andrzejem Szczeklikiem na czele – wlewała sobie prostacyklinę do żył. Lekarze eksperymentowali na sobie, by dowieść, jak wielka moc kryje się w „polskim hormonie”. I by potem spędzać niezliczone bezsenne noce przy łóżkach chorych, patrząc z niedowierzaniem, jak ból i zmiany chorobowe ustępują, gdy krew miesza się z prostacykliną. Prawdziwi zapaleńcy, którzy wierzyli i uczyli innych, że zawód lekarza to służba. Służba ludziom.
Bibliografia
- Szczeklik A., Tendera M. Kardiologia. Podręcznik oparty na zasadach EBM. Wydawnictwo Medycyna Praktyczna, Kraków 2009.
- Prejbisz A., Januszewicz A. Postępowanie w nadciśnieniu tętniczym w świetle wytycznych amerykańskich 2017. Medycyna Praktyczna 2018; 2: 30–38.
- Podolec P. Podręcznik Polskiego Forum Profilaktyki. Wydawnictwo Medycyna Praktyczna, Kraków 2010.
- Mancia G., Fagard R., Narkiewicz K. et al. 2013 Practice guidelines for the management of arterial hypertension of the European Society of Hypertension (ESH) and the European Society of Cardiology (ESC): ESH/ESC Task Force for the Management of Arterial Hypertension. Journal of Hypertension 2013; 31 (10): 1925-1938.
- Gajewski P., Szczeklik A. Interna Szczeklika 2017. Wydawnictwo Medycyna Praktyczna, Kraków 2017.
- Al-Solaiman Y., Jesri A., Mountford WK. et al. DASH lowers blood pressure in obese hypertensives beyond potassium, magnesium and fibre. Journal of Human Hypertension 2010; 24 (4): 237–246.
- Braunwald E. Postępy w kardiologii Harrisona. Wydawnictwo Czelej, Lublin 2005.
- Bays H., Davidson M., Shalwitz R. et al. Prescription omega-3 added-on to stable statin therapy: changes in lipid parameters. 16th International Symposium on Drugs Affecting Lipid Metabolism; October 6, 2007; New York, NY. Abstract 178.
- Kornacewicz-Jach Z., Przybycień K. Rola kwasów omega-3 w optymalizacji standardowej farmakoterapii w prewencji wtórnej choroby wieńcowej. Postępy w Kardiologii Interwencyjnej 2009; 5: 99–107.
- Gaciong Z. Wytyczne Polskiego Towarzystwa Nadciśnienia Tętniczego 2015: krytyczne spojrzenie od wewnątrz. Medycyna Praktyczna 2015; 7-8: 14–25.