OPTIMA Warto wiedzieć
Warto wiedzieć
20.06.2025
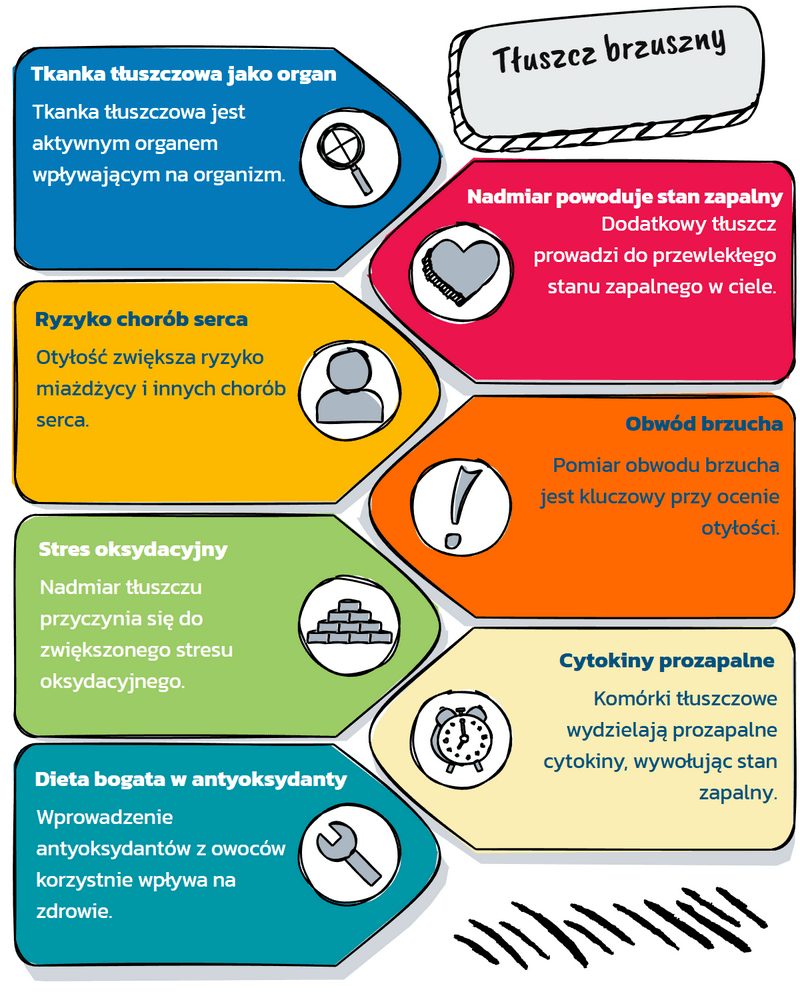
Przewlekły stan zapalny i stres oksydacyjny w nadwadze – jak sobie radzić?
6 minut czytania
5,00

15.06.2025
Arytmie i zaburzenia rytmu serca u osób z nadwagą
6 minut czytania
5,00

5.06.2025
Dieta roślinna a cholesterol – czy wegańska dieta zawsze oznacza niski cholesterol? [Wideo]
2 minuty czytania
5,00

1.06.2025
Codzienne wybory żywieniowe a cholesterol – praktyczne rady dla zdrowia serca [Wideo]
2 minuty czytania
5,00

1.06.2025
Jak przygotować się do menopauzy, czyli jak wejść zdrowo w nowy okres życia? Dietetyczka wyjaśnia
16 minut czytania
5,00
27.05.2025
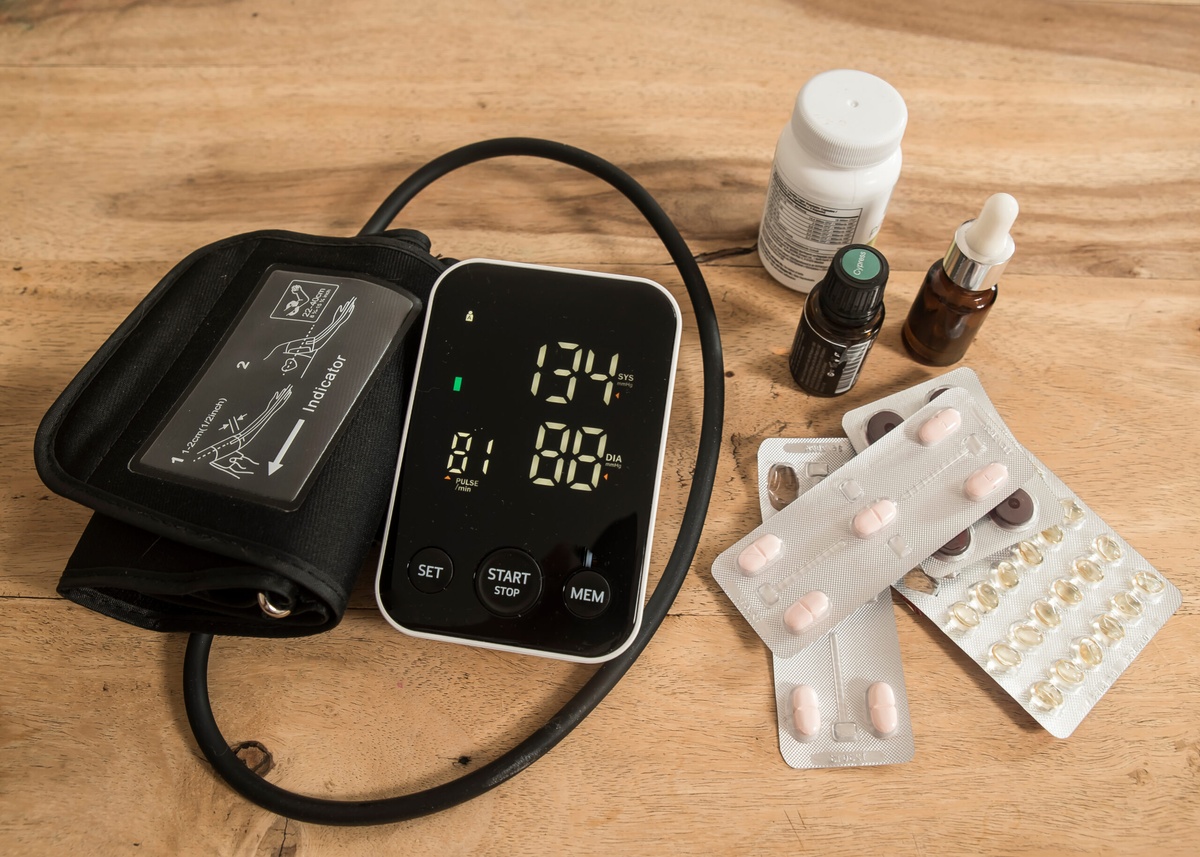
Suplementy i leki na serce – wsparcie czy zagrożenie dla serca?
5 minut czytania
5,00